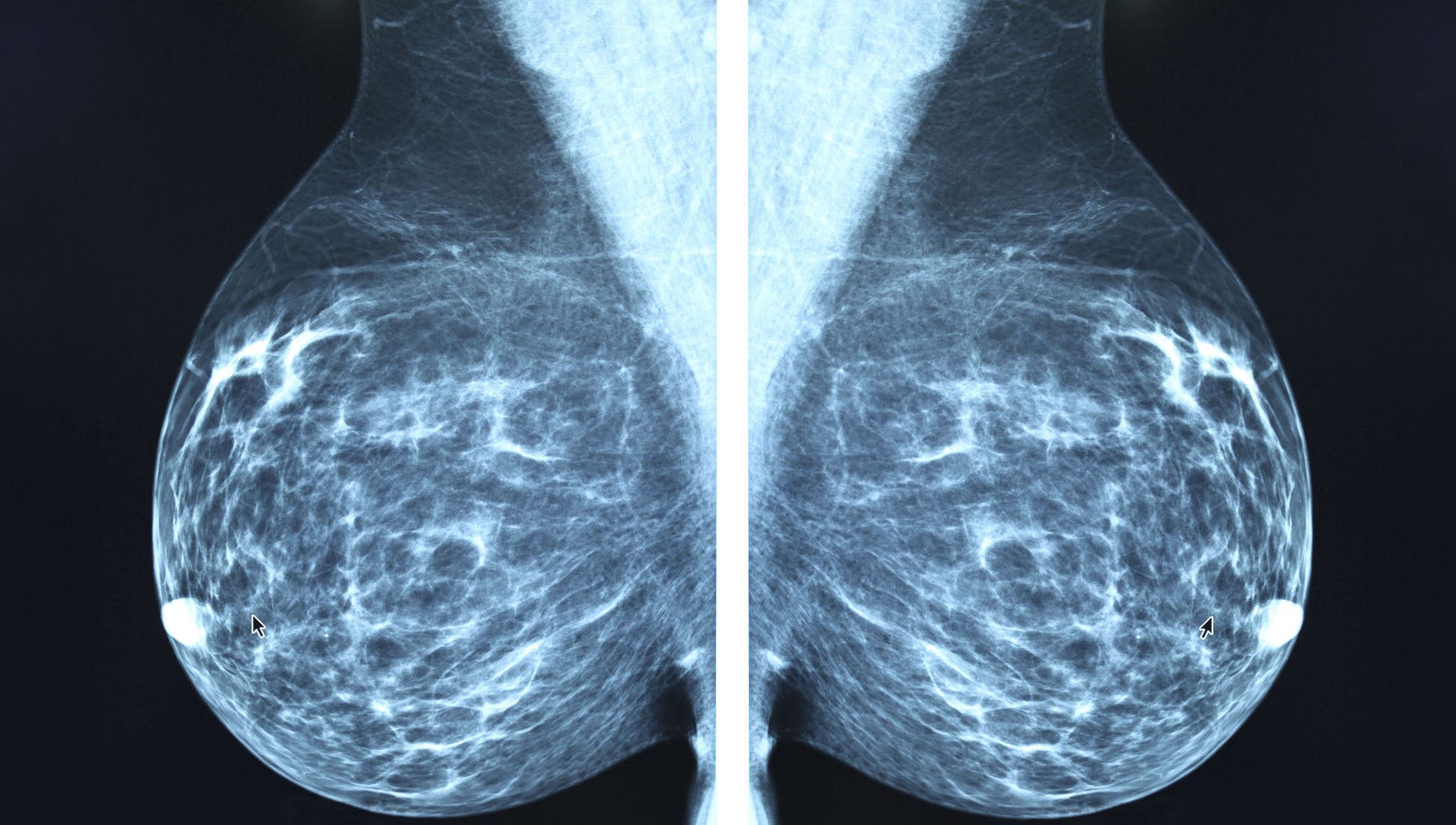
Während eine wachsende Zahl von Forschungsergebnissen darauf hindeutet, dass die Röntgenmammographie bei den Millionen von Frauen, die sich jährlich Brustscreenings unterziehen, ohne Kenntnis ihrer wahren Gesundheitsrisiken mehr Schaden als Nutzen verursacht, lag der Schwerpunkt bislang mehr auf den Schäden, die mit Überdiagnose und Überbehandlung verbunden sind, und nicht auf den radiobiologischen Gefahren des Verfahrens selbst.
Im Jahr 2006 wurde in einem im British Journal of Radiobiology veröffentlichten Artikel mit dem (übersetzten) Titel “Verbesserte biologische Wirksamkeit energiearmer Röntgenstrahlen und Auswirkungen auf das britische Brust-Screening-Programm” deutlich, dass die Art der Strahlung, die in röntgenbasierten Brustscreenings verwendet wird, viel krebserregender ist als bisher angenommen:
Kürzlich durchgeführte radiobiologische Studien haben überzeugende Beweise dafür geliefert, dass Röntgenstrahlen mit niedriger Energie, wie sie in der Mammographie verwendet werden, ungefähr viermal – möglicherweise sogar sechsmal – eher für die Verursachung von Mutationsschäden verantwortlich sind als Röntgenstrahlen mit höherer Energie. Da die aktuellen Strahlenrisikoschätzungen auf den Auswirkungen der hochenergetischen Gammastrahlung basieren, bedeutet dies, dass die Risiken von durch Strahlung ausgelösten Brustkrebserkrankungen für die Mammographie-Röntgenstrahlung um den gleichen Faktor unterschätzt werden.
Mit anderen Worten, das Strahlenrisikomodell, das verwendet wird, um zu bestimmen, ob der Nutzen von Brustuntersuchungen bei asymptomatischen Frauen ihren Schaden überwiegt, unterschätzt das Risiko für durch Mammographie ausgelöste Brustkrebserkrankungen und verwandte Krebsarten um 4 bis 600%.
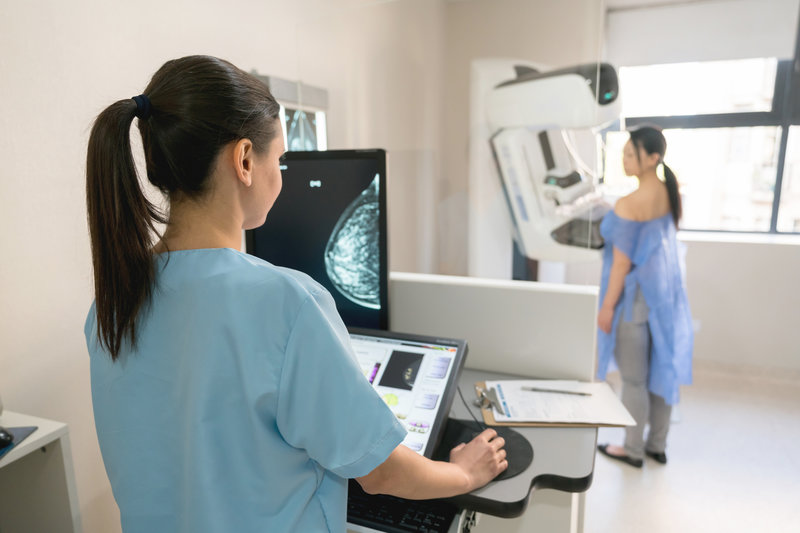
Die neueren 3D-Mammogramme liefern ein detaillierteres Bild des Brustgewebes und führen zu einer genaueren Erkennung von Anomalien.
Die Autoren fuhren fort:
Die Risikoabschätzungen für strahlenbedingten Krebs – hauptsächlich abgeleitet aus der Atombombenüberlebensstudie (ABSS) – basieren auf den Auswirkungen energiereicher Gammastrahlen. Dies lässt darauf schließen, dass das Risiko für durch Strahlung ausgelösten Brustkrebs aufgrund einer Mammographie wahrscheinlich höher ist als aufgrund von Standardrisikoschätzungen angenommen.
Dies ist nicht die einzige Studie, die nachweist, dass Mammographie-Röntgenstrahlen krebserregender sind als Atombombenspektrumstrahlung. Es gibt eine umfangreiche Menge an Daten über die Nachteile der Röntgenmammographie.
Selbst wenn man das veraltete Strahlungsrisikomodell verwendet (das den verursachten Schaden unterschätzt), zeigt das Gewicht der wissenschaftlichen Beweise (wie etwa durch die Arbeit von The Cochrane Collaboration) leider tatsächlich, dass Brustuntersuchungen aller Wahrscheinlichkeit nach, den Frauen, die sich ihr unterziehen, keinen Nutzen bringen.
In einer systematischen Überprüfung der Cochrane-Datenbank von 2009, auch bekannt als Gøtzsche und Nielsens Cochrane-Überprüfung mit dem Titel ‘Brustkrebs-Screening mit Mammographie’, enthüllten die Autoren die schwachen statistischen Begründungen für Massen-Brust-Screenings:
Screening führte zu 30% Überdiagnose und Überbehandlung beziehungsweise zu einem absoluten Risikoanstieg von 0,5%.
Das bedeutet lonkret, dass von 2000 Frauen, die über einen Zeitraum von 10 Jahren zum Screening eingeladen werden, bei einer ihr Leben verlängert wird und 10 gesunde Frauen, die ohne Screening nicht diagnostiziert worden wären, unnötig behandelt werden. Darüber hinaus werden mehr als 200 Frauen aufgrund falsch positiver Befunde viele Monate lang unter schwerwiegenden psychischen Belastungen leiden. Es ist daher nicht klar, ob das Screening mehr nützt als schadet.
In diesem Bericht war die Grundlage für die Schätzung unnötiger Behandlungen das um 35% erhöhte Operationsrisiko bei Frauen, die sich einer Untersuchung unterzogen haben. Viele der Operationen waren in der Tat das Ergebnis der Diagnose von Frauen mit Duktalkarzinom in situ (DCIS), einem “Krebs”, der ohne die Tatsache, dass er durch Röntgenmammographie nachweisbar ist, gar nicht als klinisch relevante Erscheinung existieren würde. DCIS weist in den allermeisten Fällen keine fühlbaren Läsionen oder Symptome auf.
Eine neuere Studie, die 2011 im British Medical Journal mit dem Titel ‘Mögliche Nettoschäden bei der Brustkrebsvorsorge: Aktualisierte Modellierung des Forrest-Berichts’ veröffentlicht wurde, bestätigte nicht nur die Ergebnisse des Cochrane Review von Gøtzsche und Nielsen, sondern stellte auch fest, dass sich die Situation wahrscheinlich verschlechtert:
Diese Analyse stützt die Behauptung, dass die Einführung des Brustkrebs-Screenings bis zu 10 Jahre nach Beginn des Screenings tatsächlich insgesamt einen Schaden verursacht haben könnte.
Nehmen wir also an, dass diese Überprüfungen korrekt sind und zumindest die Screenings nicht gut, und schlimmstenfalls mehr schädlich als gut sind. Die entscheidende Frage ist jedoch, wie viel mehr Schaden als Nutzen? Nach Angaben des Journal of National Cancer Institute (2011) verwendet ein Mammogramm 4 mSv Strahlung im Vergleich zu 0,02 mSv einer durchschnittlichen Röntgenaufnahme der Brust (das ist das 200-fache Potential, strahlungsbedingten Krebs in den Brüsten von Millionen von Frauen auszulösen).
Mit dem Aufkommen nichtionisierender strahlungsbasierter Diagnosetechnologien wie der Thermografie ist es von entscheidender Bedeutung geworden, dass Patientinnen sich über die bereits vorhandenen Alternativen zur Röntgenmammographie informieren. Bis dahin müssen wir unseren gesunden Menschenverstand und diese Forschungsergebnisse nutzen, um unsere Entscheidungen zu treffen, und was die unbeabsichtigten nachteiligen Auswirkungen von Strahlung anbelangt, sollten wir jedenfalls, wann immer möglich, alle besonders vorsichtig sein.
Verweise: